2019年 7月 No.164
ホームドクター通信
当院からのお知らせ
7月も終盤になってしまいました。
今年は近畿地方は入梅が遅く、7月24日梅雨明けしました。
いよいよ夏本番です。
外に出ると、蝉の声が聞こえます。
昨年は日本列島が記録的な猛暑に見舞われ、「災害級の暑さ」となりました。
今年は平年並みの暑さ、と予想されています。
気温については昨年のような猛暑にはならないようです。
雨が多く、蒸し暑くなるという予想も出ています。
平年並みとはいえ、気温はだんだん上がって暑くなってきています。
熱中症に注意が必要な時期です。
熱中症対策
在宅の訪問診療で患者さん宅を訪問すると、とても暑くて、立っているだけで汗ばんでくるようなお家もあります。
暑いと指摘してもご本人は平気で、私エアコンが好きではないから、などと仰います。
自分の感覚より、温度計・湿度計を備え、数値で判断して室温を調節しましょう。
室温の目安は28度以内。
 ただし、湿気があると同じ気温でも暑く感じるので、湿度60%以上なら、もっと下げてもいいです。
ただし、湿気があると同じ気温でも暑く感じるので、湿度60%以上なら、もっと下げてもいいです。
室温と湿度の両方を測定する熱中症計(WBGT計)を設置すると便利です。水分は十分取るように。
服装は風通しのよいものを。
エアコンを使用して快適に過ごすようにしてください。
汗をかいたら塩分補給もお忘れなく。
経口補水液で早めに水分を補給しましょう。
補水液には塩分と糖分が含まれ、水分の吸収速度を高めます。
直射日光が当たる屋外で仕事をしないといけない人は、日陰ができる休憩場所を整備して氷や水などで身体を適度に冷やすことのできる物品及び設備を設けましょう。
 室内でも熱中症になる危険があります。
室内でも熱中症になる危険があります。
WBGT計で作業環境を正しく把握して夏季の暑熱環境下に対応した作業場環境を整えましょう。
スポーツで身体を動かして汗をかいたらこまめに水分補給と塩分・電解質補給が大切です。
スポーツの後は体を冷やせる環境を整えましょう。
夏の行楽シーズン・バーベキュー場で熱中症になる人が増えているのだそうです。
お酒の飲みすぎに注意して水分補給と涼しい場所を確保しましょう。
虫刺され対策
人類一番の外敵・蚊、刺されないように対処してください。
私は今シーズン、イカリジンが配合された虫除けスプレーを使っています。
効果はあるようです。
ハートノート
今年の1月の院内報で紹介した心不全患者さんのためのハートノートが新聞で紹介されていました。
2019年7月17日・読売新聞。
心不全患者は、退院後も通常1~2か月ごとに通院しますが、次回受診までに症状が急変し、治療が遅れて再入院を余儀なくされるケースもまだ多いです。
そこで「自分の病状を簡単に理解できる指標があれば、重症になる前に受診してもらえる」と、平成25年より大阪市立総合医療センター、北野病院などで運用を開始しました。
大阪市内の医師らでつくる「大阪心不全地域医療連携の会」が平成29年よりこのアイデアをもとにノートを作製し、普及に乗り出しています。
ノートは、▽安静時の息切れや息苦しさは5点▽むくみによる急な体重変化は3点――などのように、日々の体調を点数で記録できます。
1日の合計点から緊急度が一目で分かり、例えば5点以上なら、すぐに救急外来を受診するよう指示しています。
泉州地域では府中病院がこのハートノートを採用しています。
心不全患者にとってとてもいいノートだと思うので、もっと普及してほしいです。
ハートノートがあれば、かかりつけ医でも心不全の管理ができるだろうと思っています。
天の川病院でも採用されているようです。
上手に医療を受けるために~知っておきたいこと~
令和元年7月27日土曜日、松ノ浜の長寿園で市民の方を対象に在宅医療についてのお話をしてきました。
演題名は、え、最期まで家におれるの!?
~高齢者の方が自宅で最期まですごせるためのサポートについて~在宅医療を知ろうでした。
高齢者をとりまく問題、療養の場所、在宅医療とは、もしものときのために(アドバンス・ケア・プランニング、ACP、人生会議)、在宅医療を続けるためになどについて約30分、お話してきました。
昨年の8月と9月の院内報に人生最終段階の医療・ケアという記事を書きました。
在宅医療の項は大分重複しますので、今回は参考にした資料について、内容をご紹介します。
今年の3月に大阪府から発行された上手に医療を受けるために~知っておきたいこと~というパンフレットです。
わかりやすく書かれています。
内容をご紹介します。
1.かかりつけ医をもちましょう
日本医師会では「健康に関することを何でも相談でき、必要な時は専門の医療機関を紹介してくれる身近にいて頼りになる医師のこと」をかかりつけ医と呼んでいます。
私は開業当時よりかかりつけ医志向の診療所を目指してきました。
確かにかかりつけ医がいなくても、直接大きな病院に受診することはできます。
ただし紹介状なしで受診されると、追加の料金が生じます。
また、個人で直接大きな病院に行かれるより、かかりつけ医と相談して、かかりつけ医のフィルターを通した見解から紹介状を持って行ったほうが、病状などに応じた適切な医療を受けられると思います。
しかし実態は、初診時に紹介状を持たない患者
――すなわち中小病院・診療所を受診することなく初診から大病院を訪れる患者――が、大病院の外来患者の半数以上を占めるというデータがあります(平成25年度)。
このことが、患者が「大病院での長い待ち時間」や「大病院での短い診察時間」などの不満を感じる一因だと考えられます。
大病院の側からすれば、患者が集中することで医療スタッフの負担が過重になり、本来担うべき専門的な医療や高度な医療の機能を十分に発揮できないといった課題が生じています。
限られた人材・設備・予算でそれに応えていくためには、医療機関ごとの機能を明確にし、それぞれの特徴を十分に生かせるようにしていくことが必要です。

2.救急車は本当に必要な人のために適正に利用しましょう。
大阪府下では、救急搬送の件数は年々増加しています。
救急病院は、急病患者のための治療を行うところで、救急車をむやみに呼ぶことは本当に緊急を要する患者の対応を遅らせることになります。
意識がない、片方の手足が動かない、強い胸の
痛みがあるなどは迷わずに救急車を呼んでください。
 救急車を呼べばどうかわからいとき、迷ったときは救急安心センター大阪 #7119(プッシュ回線、携帯)、つながらないときは、06-6582-7119に電話してください。
救急車を呼べばどうかわからいとき、迷ったときは救急安心センター大阪 #7119(プッシュ回線、携帯)、つながらないときは、06-6582-7119に電話してください。
府民からの救急医療相談を看護師、相談員が医師の支援体制のもと、24時間・365日対応します。
相談の結果、緊急性がある場合は直ちに救急車が出動します。
医薬品の使用方法などの相談、現在かかってい
る病気の治療方針に関する相談、健康相談、介護相談、育児相談などはお受けできません。
在宅患者では急変時の対応を普段からお話するようにしています。
救急車を呼ぶということは、治療をしてくれとお願いすることです。
自宅での看取りを考えている患者が、呼吸が止まったとき慌てて救急車を呼んでしまうと、ややこしい問題がいろいろ発生します。
3.あなたの身体の状態にあわせて病院を利用することが大切です。
病院は、急性期・救急を主に診療する大病院、ある程度落ち着いた回復期に利用する中小病院、長期療養が必要な人のための療養病床におおまかに分けられます。
大病院は、中小病院・診療所からの紹介に応じて、重い病気や深刻なけがのためより高度で専門的な医療を必要とする患者を受け入れます。
適切な治療によって回復期に入った患者には、身近な中小病院・診療所を紹介します。
そして患者は中小病院・診療所で回復支援・リハビリなどを受けて復帰を図ります。
団塊の世代のすべての人が後期高齢者になる2025年以降は入院患者の増加が見込まれています。
肺炎・骨折など高齢者に多く見られる疾患が増加し回復期の入院患者が増加する見込みです。
大阪府では医師会や病院等の関係者とともに、病院の役割分担(機能分化・連携)など地域医療の充実に取り組んでいます。
救急医療を破綻させないために、ご協力をお願いします。

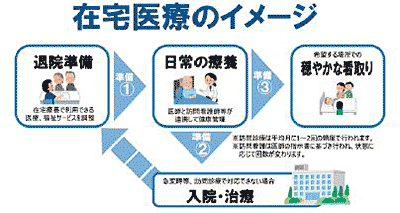
4在宅医療について
在宅医療は、通院が困難な場合に自宅などの生活の場において、医師、看護師、歯科医師、薬剤師、ケアマネージャー、訪問介護、訪問入浴、訪問リハビリ等がチームとなって提供する医療です。住み慣れた環境で、家族やペットとともに過ごすなど、時間の制限が無く自分のペースで生活できることが最大のメリットです。
年齢や病気による制限はなく、通院が難しい状態であれば、誰でも在宅医療は受けられます。
人工呼吸器、酸素療法、経管栄養などが必要な状態であっても、症状が安定していれば、自宅等で療養することは可能です。退院後から在宅医療が導入されることが多いです。
自宅に住宅改修(手すりをつけるなど)が必要であったり、介護ベッドが必要である場合は退院前にケアマネージャーに相談して、整備しておくことが大事です。
急変時に病院で対応してほしい場合、元の病院が受け入れてくれるのかを確認しておきます(在宅を担当する医師が確認します)。
在宅療養が始まったら、医師・看護師が定期的に訪問します。在宅医療で中心的役割をするのは、訪問看護師です。
当院では、発熱、急変などのファーストコール(患者・家族からの最初の電話)を訪問看護師にお願いしています。
またいよいよ悪くなったときの療養場所を意思決定しておくといいです。
自宅で最期まで過ごすのか、トイレに一人で行けなくなったら入院するのか、ホスピス、療養型の医療施設・介護施設に行くのか、など。
内容については、状況に応じて見直しすることも大切です。自宅で最期まで過ごそうと思っていたけど、入院希望になった。
入院中だけど自宅に帰ってみたいと思ったなど。ご希望は受け入れます。
絶対在宅で、と説得することは無いです。
5.人生会議・アドバンス・ケア・プランニング
 国の調査では自宅で最期を迎えたい人の割合は50%を超えていますが、実際の自宅で亡くなった方は約15%です。
国の調査では自宅で最期を迎えたい人の割合は50%を超えていますが、実際の自宅で亡くなった方は約15%です。
容態の変化により、患者本人の意思を確認でき
ないこともあるかもしれません。
孤立死、孤独死を回避し、患者本人の意思に寄
り添った最期を迎えられるよう、家族等や医療・介護チームと繰り返し話し合い、共有すること(これをアドバンス・ケア・プランニング、ACP、愛称人生会議といいます)が重要です。
機会を見つけ、人生会議をしましょう。
以上、大阪府のパンフレット紹介しました。
この資料はネット上で「上手に医療を受けるために」でPDFファイルをダウンロードすることができます。
読んでみてください。
かかりつけ患者さん募集中
最近の医療は病気の診療だけではなく、病気の予防、早期発見、初期治療に重点が置かれています。
そのためには、「かかりつけ医」として日常的に気軽に診療や健康診断を受けることができる医院を目指すことが大切だと考えます。
当院では「かかりつけ患者」として下記に同意していただける方を募集しています。興味がございましたらスタッフまでお尋ねください。
何をしてくれるの?
- 慢性疾患に対しては診療ガイドラインに沿った一般的な指導・治療を行います。
うまく管理できないときは専門医紹介し、治療方針をたてています。 - 頻回に診させていただくことにより、重大な疾病の早期発見に努めます。
- 何でも気軽に相談できる雰囲気づくりに努めます。
- 守秘義務は守りますが、かかりつけ患者さんの情報をできるだけ把握する様努めます。
- 診療内容はわかりやすく説明しますが、その他に診療ノート(私のカルテ)を発行します。
- 急変時・救急受診が必要な際には当院に連絡下さい。搬送先への連絡・紹介状の用意を速やかに行います。
24時間対応です。 - 他院受診が必要な場合は患者さんに最も適した病院を紹介します。
紹介先確保のための情報収集はいつもしております。
かかりつけ患者になるには?
慢性疾患をお持ちで、月に一度は当院に定期的に受診される方のうち、下記の項目に同意していただける方です。
- 現在他の内科診療所に定期受診されていないこと(病院の専門科・専門科の診療所受診は除く)
- 他院受診のデータを当院で管理させて下さること
- 既往歴、家族歴などあらゆる情報を当院に教えていただけること(他に 職業歴・予防接種歴・生活パターン・家族構成・趣味・嗜好・服用薬・服用健康食品・受診病院・整骨院などの施設受診など)
- 主治医意見書を当院で作成すること
- 他の病院、診療所を受診される場合、当院の紹介状を持参してくださること
- 身体で何か異常が起こればまず当院に相談してくださること。
以上を納得され、書面にサインしていただける方を当院のかかりつけ患者として登録させていただきます。
現在のところ、何かあれば当院に受診される方、住民検診などを当院で受ける方はかかりつけ患者の範疇にはいれていません。風邪をひいたら、今回はあそこの診療所、次回は○○病院という方もご遠慮いただいています。
かかりつけ患者になって総合的に管理してほしいと思われた方がいらっしゃいましたらお気軽にスタッフまでお声をおかけ下さい。
編集後記
夏季休暇
8月15日から18日まで夏季休暇を頂きます。
当院受診される方、薬がきれないように。
当方も注意しますが、毎年1-2例、休み期間中に薬が切れたと連絡があります。
薬局に無理を言って準備してもらっていますが、対応が難しい場合もあります。
薬のチェックをお願いします。
8月13日・14日は診療します。
住民健診(特定健診)、高齢者健診しています。
詳細は受付にお問い合わせください。